Was ist Hirsutismus? Ursachen, Symptome & hormoneller Hintergrund
Hirsutismus, also ein männlicher Behaarungstyp bei Frauen ist, betrifft mehr Frauen als gedacht, bleibt aber oft tabuisiert oder falsch eingeordnet. Dabei ist übermäßiger Haarwuchs in typischen Körperregionen wie Kinn, Oberlippe oder Bauch nicht nur ein kosmetisches Phänomen, sondern häufig ein Zeichen für hormonelle Dysbalancen. In diesem Artikel erklären wir wissenschaftlich fundiert, was hinter Hirsutismus steckt, welche hormonellen Prozesse beteiligt sind, welche Rolle PCOS und Testosteron spielen und warum eine medizinische Abklärung entscheidend ist.

Written by
Amelie Weiss, PhD & Research Fellow

Was ist Hirsutismus überhaupt?
Hirsutismus bezeichnet bei Frauen einen übermäßigen, männlichen Behaarungstyp. Medizinisch wird er definiert als das Auftreten von vermehrten Terminalhaaren (das sind dicke, pigmentierte Haaren) im Gesicht und am Körper einer Frau. Diese Behaarungs ähnelt von der Verteilung am Körper der typischen Behaarung von Männern. Etwa 5 % der Frauen im gebärfähigen Alter sind laut offiziellen Diagnosen von Hirsutismus betroffen (übliches Kriterium: Ferriman-Gallwey-Score ≥ 8), wobei die Dunkelziffer höher ist.
Wichtig ist die Abgrenzung zur Hypertrichose: Bei der Hypertrichose handelt es sich um generalisierten übermäßigen Haarwuchs, der unabhängig von Androgenen, also "mänliche" Hormonen, auftritt und z.B. genetisch oder durch bestimmte Medikamente (etwa Phenytoin, Ciclosporin) ausgelöst sein kann. Hypertrichose betrifft vorwiegend nicht-androgensensitive Regionen wie Unterarme oder Unterschenkel und stellt kein hormonelles Geschehen dar. Hirsutismus dagegen ist ein hormonell bedingtes Problem, kein rein kosmetisches: Meist liegt ein Überschuss an sogenannten „männlichen“ Hormonen (Androgenen) vor, oder die Haarfollikel reagieren überempfindlich auf normale Androgenspiegel. Androgene (v.a. Testosteron) wandeln in den Haarfollikeln feine Vellushaare in grobe Terminalhaare um; bei Hirsutismus geschieht dies verstärkt in typisch männlichen Zonen. Kurz gesagt: Hirsutismus bei Frauen ist ein Anzeichen eines hormonellen Ungleichgewichts und sollte nicht als bloßes kosmetisches Anliegen abgetan werden.
Wie erkenne ich, ob ich Hirsutismus habe?
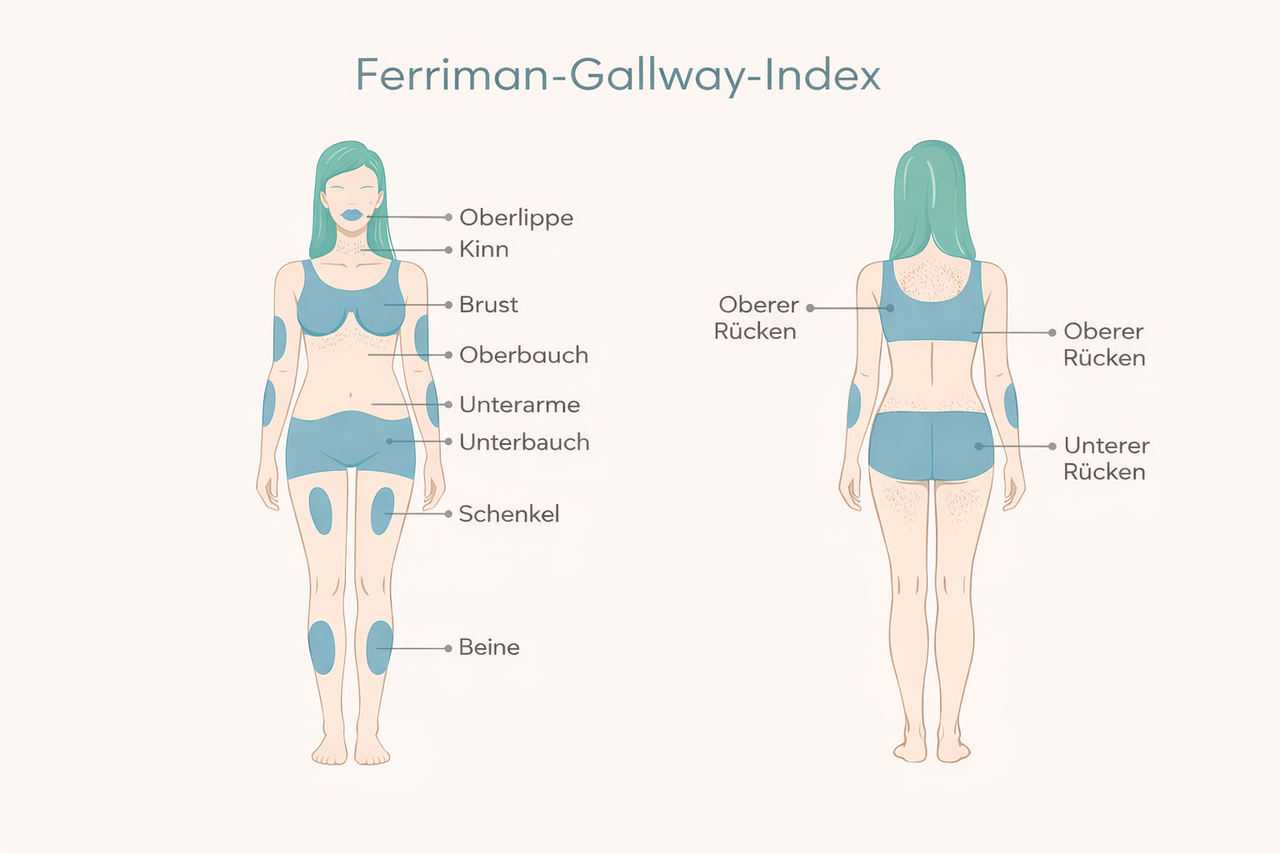
Das klinische Bild des Hirsutismus zeigt sich vor allem an androgenabhängigen Körperregionen, die bei Frauen normalerweise nur wenig Terminalhaar aufweisen. Typische Areale sind die Oberlippe (Damenbart), das Kinn und die Wangen (Kotelettenbereich), der Hals, die Brust (um die Brustwarzen und Dekolleté), der Rücken, der Bauch (insbesondere entlang der Linea alba zwischen Nabel und Schambein), das Gesäß sowie die Oberschenkel und Leistenregion. Zur objektiven Beurteilung des Schweregrads wird häufig der Ferriman-Gallwey-Score herangezogen: Dabei werden in neun androgen-sensitiven Körperarealen die Behaarung von 0 (keine Terminalhaare) bis 4 (ausgeprägter Haarwuchs) bewertet und summiert. In mitteleuropäischen Populationen gilt ein Gesamt-Score ab 8 Punkten als pathologisch (zum Vergleich: Bei mediterranen Frauen oft ≥ 9–10, bei ostasiatischen teils schon ≥ 2–7). Abbildung 1 zeigt die visuelle Skala nach Ferriman und Gallwey zur Einschätzung der Behaarung in den verschiedenen Regionen
Weitere Symptome von Hirtuismus:
Hirsutismus manifestiert sich zwar vor allem durch vermehrten Haarwuchs in den genannten Arealen, doch zusätzlich können Begleitsymptome auftreten, die auf den zugrundeliegenden Androgenüberschuss hinweisen:
Menstruationsstörungen: Viele betroffene Frauen haben unregelmäßige Zyklen bis hin zur Amenorrhö (Ausbleiben der Periode), insbesondere wenn ein Polyzystisches Ovarialsyndrom (PCOS) vorliegt.
Hautveränderungen: Akne und seborrhoische Haut (fettige Haut) treten häufig mit Hirsutismus gemeinsam auf, da überschüssiges Testosteron auch die Talgdrüsen stimuliert. Mitunter kommt es auch zu androgenetischer Alopezie (Haarausfall vom männlichen Typ, z.B. Geheimratsecken).
Virilisierungszeichen: In seltenen Fällen bei sehr hohem Androgenspiegel (z.B. durch hormonaktive Tumoren) entwickeln sich Zeichen einer "Vermännlichung" wie eine tiefere Stimme, vermehrte Muskelmasse, Abnahme des Fettgewebes, Gynäkumsveränderungen oder Klitorishypertrophie. Diese deutlichen Virilisierungszeichen sind jedoch bei mildem Hirsutismus oder PCOS üblicherweise nicht vorhanden.
Psychische Belastung: Obwohl primär „nur“ körperlich sichtbar, kann Hirsutismus für die Betroffenen psychisch sehr belastend sein. Studien berichten von vermindertem Selbstwertgefühl, Scham und sozialem Rückzug; unbehandelter Hirsutismus geht mitunter mit erheblichen Einbußen im psychischen Wohlbefinden einher. Viele Frauen empfinden bereits milden Haarwuchs als entstellend und greifen zu häufigen kosmetischen Maßnahmen (Rasur, Waxing usw.), was den Leidensdruck zusätzlich erhöhen kann. Hirsutismus sollte daher auch aus psychologischer Sicht ernst genommen und angegangen werden.
Die hormonellen Ursachen von Hirsutismus
Hirsutismus entsteht in den meisten Fällen durch ein Übermaß an männlichen Hormonen (bekannt als Hyperandrogenismus) bzw. durch eine verstärkte Wirkung dieser Hormone an den Haarfollikeln. Um die Ursachen zu verstehen, lohnt ein Blick auf die beteiligten Hormone und Mechanismen.
Die Rolle von Androgene & Testosteron bei Hirsutismus
Androgene sind die „männlichen“ Sexualhormone, zu denen vor allem Testosteron und seine Abkömmlinge zählen. Frauen produzieren natürlicherweise geringe Mengen Androgene in den Eierstöcken und den Nebennieren. Testosteron zirkuliert teils frei, teils gebunden im Blut und kann in den Zielgeweben zu Dihydrotestosteron (DHT) umgewandelt werden – ein Androgen, das noch potenter an den Androgenrezeptoren wirkt. Haarfollikel in bestimmten Körperregionen reagieren empfindlich auf Androgene: Erst durch diese Hormone entwickeln sich in der Pubertät aus feinen Vellushaaren die groben Terminalhaare (z.B. Achsel- und Schamhaare). DHT bindet an den Haarwurzelzellen und fördert Wachstum sowie Pigmentierung des Haares. Bei übermäßigem Androgeneinfluss – sei es durch hohe Hormonspiegel oder lokale Übersensitivität – verstärkt sich das Haarwachstum in männlichen Mustern.
Wichtig ist: Die Laborwerte der Androgene korrelieren nicht immer eindeutig mit dem Ausmaß des Hirsutismus. Viele Frauen mit Hirsutismus haben tatsächlich erhöhte Testosteronspiegel im Blut. Beispielsweise führt ein doppelt über der Norm liegender Testosteronwert in den meisten Fällen zu klinischem Hirsutismus oder anderen androgenbedingten Hautsymptomen. Allerdings gibt es auch Frauen mit nur mild erhöhten oder sogar normalen Androgenwerten, die dennoch deutlich hirsut sind – und umgekehrt zeigen manche Frauen mit hohem Testosteron wenig äußere Zeichen. Der Grund liegt in der unterschiedlichen Empfindlichkeit der Haarfollikel: Genetische Faktoren beeinflussen, wie stark die Haarwurzel auf eine gegebene Androgenmenge reagiert. Eine erhöhte lokale Aktivität der 5α-Reduktase (das Enzym, das Testosteron in DHT umwandelt) oder mehr Androgenrezeptoren in der Haut können zu starkem Haarwuchs führen, obwohl die Blutspiegel nur gering erhöht sind. Dieser Fall wird als idiopathischer Hirsutismus bezeichnet – Hirsutismus ohne nachweisbare Hyperandrogenämie, oft bei sonst regelmäßigem Zyklus. Idiopathischer Hirsutismus macht Studien zufolge etwa 5–20 % der Fälle aus. Insgesamt gilt: Androgene sind der Hauptauslöser des Hirsutismus, aber die individuelle Haarfollikelantwort moduliert das klinische Bild erheblich.
SHBG & Insulin: Insulinresistenz und freies Testosteron
Ein weiterer wichtiger Faktor im hormonellen Gefüge des Hirsutismus ist das Sexualhormon-bindende Globulin (SHBG). SHBG ist ein Protein, das im Blut Androgene bindet (sowie Östrogene) und somit die Menge des frei verfügbaren Testosterons reguliert. Nur freies (ungebundenes) Testosteron kann in die Zellen gelangen und biologische Wirkungen entfalten. Insulin, ein Stoffwechselhormon, spielt hier eine indirekte Rolle: Hohe Insulinspiegel, wie sie bei einer Insulinresistenz und im Metabolischen Syndrom häufig sind, senken die SHBG-Produktion in der Leber. Weniger SHBG bedeutet, dass ein größerer Anteil des Testosterons ungebunden vorliegt. Frauen mit Insulinresistenz (wie z.B. üblich bei PCOS) weisen daher oft verminderte SHBG-Werte und entsprechend erhöhtes freies Testosteron auf. Das wiederum verstärkt die androgenbedingten Symptome wie Hirsutismus zusätzlich. Insulin selbst kann darüber hinaus die Androgenproduktion in den Ovarien ankurbeln und so den Teufelskreis schließen. Zusammengefasst: Hyperinsulinämie (bei Übergewicht/Insulinresistenz) reduziert SHBG und steigert damit die Bioverfügbarkeit von Testosteron, was Hirsutismus begünstigt. Umgekehrt führen Gewichtsreduktion und insulin-senkende Maßnahmen häufig zu einem Anstieg des SHBG und einer Abschwächung des Hirsutismus – wenngleich meist nicht als alleinige Therapie ausreichend.
PCOS als häufigste Hirsutismus-Ursache
Die verbreitetste pathologische Ursache für Hirsutismus bei Frauen ist das Polyzystische Ovarialsyndrom (PCOS). Beim PCOS handelt es sich um eine endokrine Störung, die durch chronische Hyperandrogenisierung und Eisprungstörungen gekennzeichnet ist. Typischerweise liegen (nach den Rotterdam-Kriterien, also den offiziellen Diagnosekriterien) mindestens zwei der drei Merkmale vor:
klinische und/oder biochemische Zeichen von Hyperandrogenismus (z.B. Hirsutismus, Akne, erhöhter Testosteronspiegel),
seltene oder ausbleibende Ovulationen (Oligo-/Amenorrhö) und
ein polyzystisches Ovarialbild im Ultraschall.
Hirsutismus bei Frauen ist eines der Hauptsymptome des PCOS – je nach Studie weisen 70–80 % der hirsuten Frauen PCOS als Ursache auf. Umgekehrt zeigen rund 60–80 % der PCOS-Patientinnen klinische Hyperandrogenismuszeichen wie Hirsutismus, Akne oder androgenetische Alopezie. PCOS ist insgesamt sehr häufig: Es betrifft schätzungsweise 5–15 % der Frauen im gebärfähigen Alter weltweit und stellt damit eine der häufigsten hormonellen Störungen der Frau dar. Dennoch hat nicht jede Frau mit Hirsutismus automatisch PCOS. Wichtig ist, andere Ursachen auszuschließen. Zudem gibt es Fälle von isoliertem Hirsutismus bei sonst regelmäßigen Zyklen (siehe idiopathischer Hirsutismus oben). Bei eindeutigem PCOS hingegen liegt meist ein ganzes Symptomenkomplex vor: Neben Hirsutismus und Zyklusstörungen oft Insulinresistenz, Übergewicht, polyzystische Ovarien und ein erhöhtes Risiko für metabolische Erkrankungen. Die Prävalenz des PCOS und die Tatsache, dass PCOS-assoziierter Hirsutismus behandelbar ist, machen eine sorgfältige Diagnostik hier besonders wichtig.
Weitere mögliche Ursachen
Neben PCOS gibt es eine Reihe weiterer möglicher Ursachen für Hirsutismus. Im Folgenden eine Übersicht über wichtige Differenzialdiagnosen und mögliche auslösende Faktoren:
Idiopathischer Hirsutismus: Wie erwähnt ~5–20 % der Fälle; normaler Hormonspiegel und regelmäßiger Zyklus, aber familiär-genetisch bedingte hohe Haarfollikel-Empfindlichkeit gegenüber Androgenen (häufig vererbt).
Nicht-klassische adrenogenitale Syndrom (AGS): Mildere Form der angeborenen Nebennierenhyperplasie (häufig durch 21-Hydroxylase-Defekt), die erst im Jugend- oder Erwachsenenalter auftritt. Führt zu moderat erhöhtem Androgen (insb. DHEA-S und 17-Hydroxyprogesteron) und kann Hirsutismus, Akne und Zyklusstörungen verursachen. Etwa ~4 % der hyperandrogenen Frauen weltweit haben ein NCCAH.
Androgen-sezernierende Tumoren: Tumore der Ovarien oder Nebennieren, die Androgene produzieren (z.B. Testosteron produzierendes Ovarial-Leydig-Zell-Tumor oder adrenales Karzinom). Sie sind sehr selten (ca. 0,2 % der Fälle von Hyperandrogenismus), aber oft maligne und führen zu rasch progredientem Hirsutismus mit Virilisierung. Hinweise geben sehr hohe Hormonwerte (Testosteron im männlichen Bereich oder DHEA-S > 700 µg/dL).
Cushing-Syndrom: Ein Überschuss an Cortisol (z.B. durch ein Nebennierenadenom oder exogene Steroidzufuhr) kann ebenfalls Hirsutismus begünstigen, meist verbunden mit Stammfettsucht, Bluthochdruck und Diabetes. Der Mechanismus umfasst u.a. eine Stimulation der Androgenproduktion und Insulinresistenz. Klinisch stehen aber meist die anderen Cushing-Zeichen im Vordergrund.
Akromegalie und Hypothyreose: Diese endokrinen Störungen sind seltene Differenzialdiagnosen. Akromegalie (Wachstumshormonexzess) und Schilddrüsenunterfunktion können über komplexe hormonelle Wechselwirkungen ebenfalls Hyperandrogenismus und Hirsutismus verursachen. Allerdings treten hierbei in der Regel weitere Symptome auf. Dazu zählen Akromegalie (Vergröberte Gesichtszüge, Vergrößerung von Händen/Füßen), Hypothyreose, Kälteintoleranz, Gewichtszunahme etc.).
Medikamente und exogene Androgene: Verschiedene Medikamente können verstärkten Haarwuchs auslösen. Anabole Steroide bzw. androgene Dopingmittel führen erwartungsgemäß zu Hirsutismus. Aber auch Medikamente wie Danazol (ein androgenes Gestagen), Glukokortikoide (indirekt via Cushing-Effekt), bestimmte Progestine mit androgener Partialwirkung oder auch Antikonvulsiva wie Valproat (begünstigt PCOS-Entwicklung) wurden mit Hirsutismus in Verbindung gebracht. Minoxidil (topisch) und Phenytoin können eine Hypertrichose verursachen, was manchmal fälschlich als Hirsutismus erscheint.
Genetische und ethnische Faktoren: Die Ausprägung der Körperbehaarung ist stark genetisch beeinflusst. Frauen mediterraner, nahöstlicher oder südasiatischer Herkunft haben von Natur aus eine stärkere Körperbehaarung als nordeuropäische oder ostasiatische Frauen. In solchen Fällen kann eine familiär verstärkte Behaarung vorliegen, ohne dass pathologisch erhöhte Androgene vorhanden sind. Diese Übergänge zum idiopathischen Hirsutismus sind fließend.
Die oben genannten Ursachen können selbstverständlich auch kombiniert auftreten – z.B. idiopathischer Hirsutismus bei einer Frau mit familiär stärkerer Behaarung und leichtem PCOS. Eine sorgfältige ärztliche Abklärung ist daher essenziell. Unser ärztliches Team bei H
Wann sollte Hirsutismus medizinisch abgeklärt werden?
Grundsätzlich gilt: Jeder klinisch relevante Hirsutismus (d.h. Haarwuchs deutlich über dem ethnisch normalen Maß) sollte zumindest einmal ärztlich untersucht werden, um einer zugrunde liegenden Hormonstörung auf den Grund zu gehen. Insbesondere in folgenden Situationen ist eine medizinische Abklärung dringend anzuraten:
Schneller Beginn oder rasche Zunahme des Hirsutismus: Wenn innerhalb von Monaten eine starke Behaarung entsteht, vor allem nach der Pubertät, besteht Verdacht auf einen androgenproduzierenden Tumor. Begleitende Virilisierungszeichen (tiefe Stimme, Klitorisanstieg, Muskulanstieg) verstärken diesen Verdacht – hier sollte unverzüglich eine hormonelle Diagnostik erfolgen.
Ausgeprägter Hirsutismus vor dem 25. Lebensjahr: Ein früh im Jugendalter manifest werdender starker Hirsutismus kann auf ein nicht-klassisches adrenogenitales Syndrom hinweisen. Eine Bestimmung von 17-Hydroxyprogesteron im frühen Zyklus (bzw. morgens) ist dann sinnvoll.
Hirsutismus mit Zyklusstörungen oder Infertilität: Diese Konstellation spricht für ein PCOS oder eine ähnliche ovariell bedingte Hyperandrogenämie. Da PCOS neben der Androgenthematik auch langfristige Gesundheitsrisiken (z.B. metabolische Folgen) birgt, sollte die Diagnose gestellt und ggf. eine Behandlung eingeleitet werden.
Begleitende metabolische Auffälligkeiten: Starkes Übergewicht, Insulinresistenz (Acanthosis nigricans) und andere Zeichen des metabolischen Syndroms zusammen mit Hirsutismus deuten ebenfalls oft auf PCOS hin. Hier ist nicht nur die Kosmetik, sondern auch die Prävention von Diabetes & Co. ein Grund für eine Abklärung.
Starker Leidensdruck: Unabhängig von Laborwerten gilt: Wenn der Haarwuchs für die Frau belastend ist und dauerhafte Entfernungsmethoden oder Therapien erwogen werden, sollte vorher eine ärztliche Beurteilung erfolgen. Zum einen um die Ursache zu finden, zum anderen um die Therapieoptionen (hormonell, medikamentös, apparativ) optimal auszuschöpfen.
Eine medizinische Abklärung beinhaltet in der Regel eine ausführliche Anamnese (inkl. Familienanamnese, Medikamentenliste) und körperliche Untersuchung sowie eine Laboruntersuchung der relevanten Hormone. Wichtige Blutwerte sind: Gesamttestosteron und berechnetes freies Testosteron (über SHBG), DHEA-Sulfat (Marker für adrenale Androgenquellen), Androstendion, ggf. 17-Hydroxyprogesteron (zum AGS-Ausschluss), sowie orientierend LH/FSH (Anhalt für PCOS, oft LH/FSH-Quotient erhöht) und weitere Parameter je nach Verdacht (z.B. Prolaktin, TSH, Cortisol). Deine Ärzte werden Dich dabei beraten. Liegen die Androgenspiegel im oberen Norm- oder erhöhten Bereich vor (z.B. Testosteron > ~150 ng/dL bzw. 5,2 nmol/L), so ist dies ein deutliches objektives Zeichen eines Hyperandrogenismus. In solchen Fällen sollte – abhängig vom Laborergebnis – eine weiterführende Diagnostik (z.B. bildgebende Suche nach Ovarial- oder Nebennierentumoren bei sehr hohen Werten, ACTH-Stimulationstest bei V.a. AGS usw.) erfolgen. Bei moderat erhöhten oder grenzwertigen Werten, die nicht zur Klinik passen, kann es sinnvoll sein, die Messung in einem Speziallabor zu wiederholen, da Testosteron-Assays bei Frauen technischen Fallstricken unterliegen können. Insgesamt gilt: Eine frühe diagnostische Einordnung des Hirsutismus ermöglicht eine gezielte Behandlung der Ursache und kann den Betroffenen viel Unsicherheit nehmen.
FAQs
Hirsutismus bezeichnet männlichen Haarwuchs bei Frauen in androgenabhängigen Zonen wie Kinn oder Brust. Hypertrichose betrifft hingegen nicht-hormonell bedingten Haarwuchs am ganzen Körper.
Vor allem Androgene wie Testosteron und Dihydrotestosteron (DHT) spielen eine zentrale Rolle. Auch ein niedriger SHBG-Spiegel oder Insulinresistenz können Hirsutismus verstärken.
Ja, Hirsutismus ist eines der häufigsten Symptome bei PCOS. Allerdings ist nicht jede Frau mit Hirsutismus automatisch von PCOS betroffen.
Wichtig sind u. a. freies und gesamtes Testosteron, DHEA-S, SHBG, Androstendion, 17-OHP, LH, FSH und ggf. Prolaktin. Eine ärztliche Beratung ist empfehlenswert.
Die Ursachen von Hirsuitismus lassen sich in vielen Fällen gezielt behandeln – etwa durch Hormontherapie, Insulinresistenz-Management oder dauerhafte Haarentfernung. Mehr dazu findest Du hier.







