Periomenopause vs. Menopause: Die Unterschiede verständlich erklärt
Viele Frauen erleben um die 40 plötzlich körperlichen Veränderungen. Dazu zählen Hitzewallungen, Stimmungsschwankungen oder auch Schlafstörungen. Und die Frage, die dann oft sofort aufkommt lautet: Sind das die Wechseljahre? Und wo ist überhaupt der Unterschied zwischen Periomenopause und Menopause? Damit Du auf diese Fragen antworten hast, erklären wir Dir in diesem Artikel verständlich, was in Periomenopause und Menopause in Deinem Körper passiert, welche hormonellen Prozesse dahinterstecken und wie Du sicher zwischen den zwei Phasen unterscheiden kannst.

Written by
Amelie Weiss, PhD & Research Fellow

Was ist die Periomenopause?
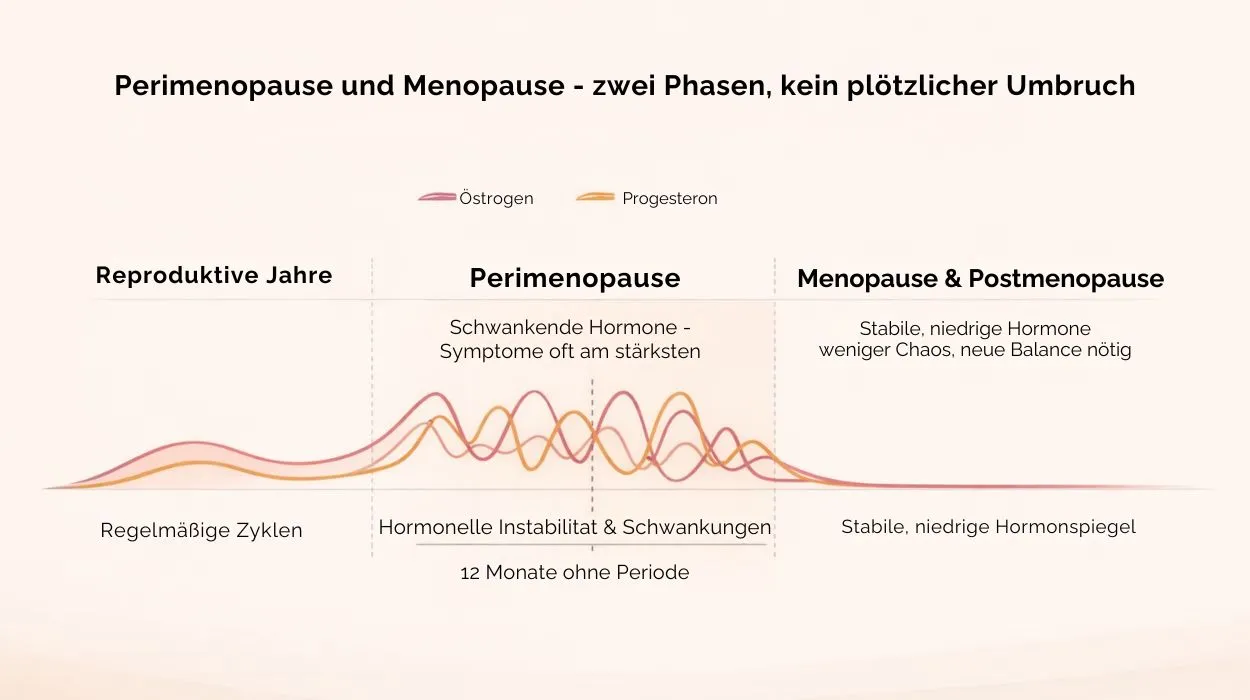
Die Perimenopause (auch bekannt als der „Wechseljahre-Übergang“) ist die Phase vor der eigentlichen Menopause. Sie beginnt normalerweise im späten 40. Lebensjahr und kann sich über mehrere Jahre hinziehen. In der Perimenopause schwanken die weiblichen Sexualhormone stark. Zu Beginn nimmt die Östrogen-Produktion der Eierstöcke allmählich ab, was zu dem häufigsten ersten Anzeichen, den unregelmäßigen Zyklen führt. Oft verkürzt sich zuerst die Follikelphase, was heißt, dass der Eisprung früher erfolgt und sich die Zykluslänge um einige Tage verringert. Später kommen auch verlängerte oder ganz ausbleibende Zyklen hinzu. Typisch sind mal kürzere, mal längere Abstände, mal stärkere, mal schwächere Blutungen. Tatsächlich kann jedes zweite Zyklusmuster anders aussehen. Auch Zwischenblutungen sind nicht untypisch.
Hormonal geht es in dieser Phase drunter und drüber: Die Hirnanhangdrüse (Hypophyse) produziert vermehrt FSH (Follikelstimulierendes Hormon), weil Inhibin B sinkt. Inhibin B ist ein Ovar-Hormon, das normalerweise die FSH-Ausschüttung bremst. Fällt Inhibin, schießt FSH in die Höhe. Gleichzeitig reagieren die Eierstöcke immer weniger sensibel auf FSH und LH. Das Ergebnis: Kurzfristig kann der Östrogenspiegel hoch bleiben, obwohl die Eizellreserve schrumpft. Progesteron hingegen fällt, weil weniger Eisprünge stattfinden. Insgesamt bleibt der Körper in der Perimenopause vergleichsweise „östrogenbetont“, während der Gelbkörperanteil abnimmt. Das erklärt typischerweise stärkere Blutungen und Beschwerden, die PMS ähneln.
Typische Symptome in der Perimenopause
Aber woran merkst Du jetzt genau, dass Du in der Perimenopause bist? In der Perimenopause erleben Frauen viele unterschiedliche Beschwerden.
Unregelmäßige Zyklen: Die Periode wird immer unberechenbarer. Mal bleibt sie längere Zeit aus, mal setzt sie viel früher ein, mal ist sie ganz stark, mal ganz schwach. Es ist, als würde dein Zyklus machen was er will. Du weißt nie genau, ob der Zyklus heute 20 oder 40 Tage dauern wird. (Laut Ada-Studien sind gerade diese abweichenden Blutungen d für die Perimenopause.)
Hitzewallungen und Nachtschweiß: Medizinische Fachquellen nennen dabei vor allem Hitzewallungen und Nachtschweiß als Klassiker. Vielleicht kennst Du das selbst: Aus heiterem Himmel steigt ein Druck im Körper auf, dein Gesicht wird blitzschnell rot, und du schwitzt plötzlich extrem. Besonders nachts wachst Du womöglich klitschnass auf.
Schlafstörungen: Wegen der Hitzewallungen (und innerer Unruhe) fällt das Einschlafen oft schwer. Du liegst im Bett, das Herz klopft, und jede Minute ständig kommt eine neue Schweißattacke. Wirklich durchschlafen fällt oft schwer. und als Folge tritt tagsüber Müdigkeit und Reizbarkeit auf.
Emotionale Symptome: Die Gefühle fahren Achterbahn. Heute fühlst Du Dich ohne Grund plötzlich ängstlich oder extrem nervös, morgen könnte Dir zum Heulen oder zum Streiten zumute sein. Ängste, innere Unruhe und Reizbarkeit sind in dieser Phase weit verbreitet. Manche Frauen leiden sogar unter plötzlichen Panikattacken.
Unregelmäßige Zyklen: Die Periode wird immer unberechenbarer. Mal bleibt sie längere Zeit aus, mal setzt sie viel früher ein, mal ist sie ganz stark, mal ganz schwach. Es ist, als würde dein Zyklus machen was er will. Du weißt nie genau, ob der Zyklus heute 20 oder 40 Tage dauern wird. (Laut Ada-Studien sind gerade diese abweichenden Blutungen ganz typisch für die Perimenopause.)
Libido und Scheidenveränderungen: Dein Sexualtrieb kann stark schwanken – oft merkst du weniger Lust. Auch deine Scheide kann sich schon trockener anfühlen, weil die Schleimhaut weniger gut durchblutet wird. Intimität kann unangenehm werden, wenn du nicht für Gleitmittel oder östrogenhaltige Salben sorgst.
Körperliche Begleiter: Darüber hinaus klagen viele Frauen über Haarausfall oder dünner werdendes Haar, Gelenks- und Muskelschmerzen, unerklärliche Gewichtszunahme und Konzentrationsprobleme. Dein Körper scheint manchmal langsamer zu funktionieren: Du vergisst öfter Dinge, bist unkonzentriert und hast tagsüber wenig Energie. Und da der Grundumsatz allmählich sinkt, nehmen viele Frauen auch ohne Änderung der Ernährung ein paar Kilos zu.
Kurz gesagt: In der Perimenopause bombardieren Dich oft zahlreiche Symptome, die alle gemeinsam das Gefühl erzeugen, dass Dein Körper verrückt spielt. Aber die gute Nachricht ist: Dieser Sturm an Beschwerden kann mit dem Eintritt der Menopause abnehmen.
Infobox: HPO-Achse (hypothalamisch-hypophysär-ovariell)
Der Menstruationszyklus wird von einer Kette hormoneller Signale gesteuert, auch bekannt als HPO-Achse. Im Gehirn sendet der Hypothalamus das GnRH-Releasing-Hormon aus und regt damit die Hypophyse an. Diese setzt die Gonadotropine FSH und LH frei, die über das Blut zu den Eierstöcken gelangen. Dort sorgen sie für Follikelreifung und Eisprung. Die reifenden Eizellen bilden Östrogene und nach dem Eisprung Progesteron, welche auf Gebärmutter, Hypothalamus und Hypophyse rückwirken. Sinkt die Follikelzahl, verändern sich diese Rückkopplungen und das wiederum ist der wichtigste Auslöser für die Veränderungen in Perimenopause und Menopause
Was ist die Menopause?
Die Menopause ist der Zeitpunkt im Leben, an dem die letzte natürliche Menstruationsblutung stattgefunden hat. Medizinisch gilt sie als erreicht, wenn 12 Monate in Folge keine Regelblutung mehr aufgetreten sind. Damit beginnt dann die Postmenopause. Die Menopause selbst ist also ein Punkt in der Zeit (die letzte Periode), gefolgt von der anhaltenden Postmenopause. Sie ist definiert durch eine vollständige Beendigung der Menstruation. Im Gegensatz zur Perimenopause, die Jahre dauern kann, ist die Menopause per se schneller festgestellt: Nach einem Jahr Blutungsfreiheit wird sie diagnostisch abgegrenzt. Durchschnittlich passiert das bei Frauen zwischen dem 50. und 54. Lebensjahr, aber natürlich gibt es Abweichungen. In seltenen Fällen kann die Menopause schon vor 45 beginnen oder gar vor 40 (man spricht hier von einer primären Ovarialinsuffizienz).
In der Menopause haben die Eierstöcke praktisch aufgehört, Östrogenen und Progesteron in üblichen Mengen zu produzieren. Der Eisprung bleibt dann komplett aus, was auch der Grund ist, weshalb nach der Menopause weitere Schwangerschaften extrem unwahrscheinlich sind. Schaut man sich das rein biologisch an, dann ist die Menopause ein Endpunkt: Die Östrogen- und Progesteronspiegel sinken dauerhaft auf ein niedriges Niveau, während FSH und LH (aufgrund fehlender Rückkopplung) hoch bleiben.
Typische Symptome nach Eintritt der Menopause
Die Menopause ist der Moment, ab dem du 12 Monate lang keine Periode mehr hast. Danach sind die Hormonschwankungen nicht mehr so wild – dein Östrogen bleibt dauerhaft niedrig – und einige Symptome verändern sich.
Ausbleiben der Periode: Das klassische Anzeichen der Menopause. Du bist nun endgültig nic und bekommst keine Monatsblutung mehr. Das heißt, die Unberechenbarkeit der Blutung verschwindet.
Hitzewallungen und Nachtschweiß: Viele Frauen leiden in der Menopause immer noch unter Hitzewallungen. Untersuchungen nennen häufig Werte von 70–80 % der Frauen mit diesen Symptomen. Bei einigen nehmen die Schübe mit der Zeit ab – aber oft halten sie über viele Jahre an. Selbst wenn die Hormonachterbahn wegfällt, bleibt bei dir ggf. ein stetiger Wärmepuls, der nachts den Schlaf raubt. Viele beschreiben es so: Du spürst plötzlich wieder wie früher ein Hitzegefühl und durchgeschwitztes Bettzeug, genau wie schon in der Perimenopause.
Schlafprobleme: Da Nachtschweißattacken oft als Symptom bestehen bleiben, schlafen viele Frauen weiterhin schlecht. Ohne zyklische Hormonspitzen ist der Schlaf zwar planbarer, aber akute Schlafstörungen bestehen bei vielen weiter. Und durch schlechtere Schlafqualität bleiben auch oft Stimmungstiefs und Konzentrationsprobleme im Alltag bestehen.
Emotionen: Manche Frauen berichten, dass sich ihre Stimmung in der Menopause beruhigt, vielleicht auch, da man sich etwas an die Symptome gewöhnt hat. Andere wiederum erleben weiterhin Ängstlichkeit oder depressive Phasen, nun aber nicht mehr zyklusbedingt. Ärzte betonen, dass trotz dem Ende der hormonellen Schwankungen Depressionen und Angstzustände auftreten können.
Scheiden- und Harnwegssymptome: Ein neues Thema tritt stärker in den Vordergrund: Scheidentrockenheit und gereizte Schleimhäute. Östrogenmangel führt zu dünner, trockener Vaginalhaut, oft mit Jucken oder Brennen. Beim Sex kann es wehtun, und häufiger Harndrang oder kleine Inkontinenz sind möglich. (Übrigens: Diese Symptome sind sehr gut behandelbar, etwa mit lokalen Östrogenzäpfchen.)
Gewicht und Stoffwechsel: Dein Körper speichert nun leichter Fett ein als zuvor. Gewichtszunahme setzt sich oft fort, besonders im gerne im Bauchbereich. Gleichzeitig erhöht sich das Risiko für Bluthochdruck, Cholesterin und Insulinresistenz. Das bedeutet, dass gerade jetzt gesunde Ernährung und Bewegung sehr wichtig sind– sie gleichen die veränderte Fettverteilung und den verlangsamten Stoffwechsel aus.
Haut, Haare und Körper: In der Menopause werden trockene Haut und dünneres Haar noch deutlicher. Falten oder Dehnungsstreifen treten häufiger auf. Gelenk- und Rückenschmerzen können stärker spürbar sein und auch der Libidoverlust bleibt meist bestehen.
Periomenopause vs. Menopause: Die wichtigsten Unterschiede im Überblick
Merkmal
Perimenopause
Menopause
Definition
Übergangsphase mit hormonellen Schwankungen.
12 Monate hintereinander keine Blutung (Ende der Fruchtbarkeit).
Alter
Meist Ende 40 (Durchschnittalter liegt bei ca. 47).
Durchschnittlich zwischen 50. und 52. Lebensjahr.
Menstruation
Unregelmäßig: kürzere oder längere Zyklen, mal starke, mal leichte Blutung.
Gar keine Blutungen mehr. Nach 12 Monaten ohne Periode ist Menopause sicher eingetreten.
Hormonwerte
Stark schwankend: FSH steigt tendenziell, Östrogen meist noch höher, Progesteron meist niedrig. Einzelwerte sind wenig aussagekräftig.
Hormonlevel stabil auf Endwerten: Östrogenspiegel dauerhaft niedrig, FSH und LH hoch. Ein einzelner hoher FSH-Wert ≥25–30 IU/l kann menopausenverdächtig sein, gilt aber erst nach 12 Monaten blutfrei als sicher.
Ovulation
Gelegentlich vorhanden. Viele Zyklen sind noch ovulatorisch (d.h. Eisprung möglich).
Eisprung mehr vorhanden.
Schwangerschaft
Noch möglich, solange regelmäßig Periode auftritt. Solange die Periode noch zurückkehrt, ist eine Empfängnis nicht ausgeschlossen.
Nicht mehr möglich. da die Eierstöcke die Hormonproduktion einstellen, was die Fruchtbarkeit beendet.
Symptome
Übergangsphase mit hormonellen Schwankungen
12 Monate hintereinander keine Blutung (Ende der Fruchtbarkeit)
Definition
Übergangsphase mit hormonellen Schwankungen
12 Monate hintereinander keine Blutung (Ende der Fruchtbarkeit)
Du hast viele Fragen zu Deiner hormonellen Situation und keine Antworten?
Dann buche Dir gerne ein kostenloses 15-minuten-Beratungsgespräch mit einem der Hormonic Ärzte. Wir helfen Dir bei Deinen persönlichen Anliegen gerne weiter.
Ärztliches Gespräch buchen

In welcher Phase befindest Du Dich: Perimenopause oder Menopause?
Viele Frauen berichten, erst im Nachhinein gewusst zu haben, dass sie sich in der Menopause befinden. Letztlich gilt: Wenn Du zwölf Monate in Folge keine Blutung hattest, bist Du in der Menopause. Bis dahin befindest Du Dich in der Perimenopause, auch wenn Du vielleicht schon typische Symptome der Menopause spürst. Ein einziger fehlender Zyklus reicht nicht; er kann in dieser Phase schon mal 60+ Tage dauern, ohne dass es die Menopause ist.
Praktisch hilft Dir daher genauer Zykluskalender: Notiere Zykluslänge und Symptome. In der Perimenopause können sich Deine Zyklen um mehr als eine Woche verlängern oder verkürzen. Auch Zyklustage ohne Eisprung (anovulatorische Zyklen) häufen sich. Beobachtest Du früheren Eisprung (Basaltemperaturanstieg vor dem Blutungsende) und hast Du eine Blutung etwa nach 24–35 Tagen, war das ein ovulatorischer Zyklus. Bleibt der Anstieg aus und fällt die Periode unerwartet ein, war der Zyklus anovulatorisch. In der späten Perimenopause werden manche Zyklen bis zu zwei Monate ausbleiben, ehe eine meist stark ausgefallene Blutung folgt. Etwa 60 % der Zyklen im letzten Übergangsjahr verlaufen ohne Eisprung.
Hormonwerte im Blut geben nur bedingt Aufschluss. Wie zuvor erwähnt ist es so, dass in der Perimenopause FSH- und Östrogenspiegel stark schwanken. Daher ist ein einmaliger Messwert nur bedingt aussagekräftig. Empfehlenswert ist bei der Betrachtung der Hormonwerte eher ein Panel aus Reproduktionshormonen (FSH, LH, Östradiol und ggf. Progesteron) sowie Schilddrüsen- und Stoffwechselparametern. Ein erhöhtes FSH (z.B. >30 IU/l) in der Perimenopause kann ein Hinweis sein, ist aber allein kein Beweis für die Menopause. In Frauen über 45 Jahren mit typischen Symptomen wird ohnehin meist klinisch diagnostiziert. Erst bei Frauen unter 45 Jahren kann man durch zwei erhöhte FSH-Werte im Abstand von 4–6 Wochen eine vorzeitige Menopause sichern. Das entspricht der „primären Ovarialinsuffizienz“.
Zusammengefasst: Noch Blutung, noch keine Menopause. Treten Deine Beschwerden auf, während die Periode noch regelmäßig kommt (wenn auch unregelmäßig), bist Du perimenopausal. Eine Monatsblutung, die wiederkehrt, bedeutet noch nicht Menopause, denn erst nach einem vollen Jahr ohne Blutung darf dieser Schluss gezogen werden.
Warum ist es so wichtig zwischen Perimenpause und Menopause zu unterscheiden?
Die Unterscheidung von Perimenopause und Menopause ist wichtig für Diagnostik und Therapie. Wenn Du beispielsweise weißt, in welcher Phase Du Dich befindest, kannst Du Symptome richtig zuordnen und behandeln. Hier ein Beispiel: In der späten Perimenopause können heftige Blutungen auftreten (öfter als üblich), die in der richtigen Phase zum Übergang gehören. In der eigentlichen Menopause nach 12 Monaten Blutungsfreiheit deutet eine starke Blutung hingegen häufig auf Ablagerungen (Endometriumhyperplasie) hin, die ärztlich abgeklärt werden sollten. Auch die Verhütung spielt eine Rolle: Solange Du noch menstruiert, kannst Du potentiell auch schwanger werden, daher musst Du, sofern kein Kinderwunsch besteht, auch weiter verhüten. Die Menopause selbst bedeutet das "Ende der Fruchtbarkeit". Danach ist Verhütung in der Regel nicht mehr nötig.
Dazu kommt, dass gesundheitlich mit der Menopause ein erhöhtes Risiko für Osteoporose und Herz-Kreislauf-Erkrankungen einhergeht. Das heißt: Nach dem letzten Zyklus lohnt sich häufig eine Früherkennung für Knochendichte und Blutwerte (Cholesterin, Blutzucker etc.), um gegenzusteuern. In der Perimenopause liegt der Fokus zunächst eher auf Zyklus- und Symptom-Management. Zuletzt steigen auch Hinweise, dass bestimmte Naturheilverfahren oder Anpassungen im Lebensstil (Ernährung, Bewegung, Schlaf) in der Perimenopause besonders effektiv sein können.
Diese Artikel könnten Dir auch gefallen

8 min Lesedauer
Was für Supplements Frauen wirklich brauchen: Eine wissenschaftliche Perspektive

7 min Lesedauer
Hormonelle Balance wiederherstellen: Diese natürlichen Maßnahmen helfen Dir
Du hast Fragen? Schreib uns 💌
Quellen:
Burger HG et al., Hormonal Changes in the Menopause Transition. Recent Prog Horm Res 2002;57:257–275. DOI: 10.1210/RP.57.1.257.
Burger HG et al., Cycle and hormone changes during the menopausal transition: the key role of FSH. Menopause 2008;15(3):1–13. DOI: 10.1097/gme.0b013e318174ea4d.
Hale GE et al., Quantitative measurements of menstrual blood loss in ovulatory and anovulatory cycles in middle- and late-reproductive age and the menopausal transition. Obstet Gynecol 2010;115(2 Pt 1):249–256. DOI: 10.1097/AOG.0b013e3181ca4b3a.
Ali K.Y. et al., Age at natural menopause and influencing factors in women. Int J Women’s Health 2023;15:1627–1636. DOI: 10.2147/IJWH.S434123.
The American College of Obstetricians and Gynecologists (ACOG), ReproductiveFacts – The Menopausal Transition (Perimenopause). Updated 2023. (Patient Information).
Cleveland Clinic, Menopause (Health Library). 2020. (Patient Information).
Menopause-Zentrum Zürich, Prämenopause und Perimenopause: Symptome richtig deuten. (Internetseite).
Gloustershire Hospitals (UK), LH and FSH (Gonadotrophins). 2021. (Pathology Notes).
FAQs
Der PAP-Test (Pap-Abstrich) ist eine gynäkologische Untersuchung, bei der Zellen vom Gebärmutterhals entnommen und unter dem Mikroskop auf Veränderungen untersucht werden. Ziel ist es, frühe Zellveränderungen zu erkennen, die Vorstufen von Gebärmutterhalskrebs sein können. Der Test ist schmerzfrei, dauert nur wenige Sekunden und ist zentraler Bestandteil der Krebsvorsorge.
Die meisten Frauen empfinden den PAP-Abstrich nicht als schmerzhaft. Du spürst das kühle Spekulum und einen leichten Druck, dann vielleicht ein kurzes Kratzen beim Zellabstrich – das war’s. Es ist eher unangenehm, weil es eine intime Untersuchung ist, aber richtige Schmerzen sind unüblich. Wenn Du sehr verkrampft bist, kann das Einführen des Spekulums drücken.
Ein auffälliger PAP-Test bedeutet nicht automatisch Krebs. Meist zeigen sich harmlose Zellveränderungen oder Vorstufen, die gut behandelbar sind oder sich von selbst zurückbilden. Je nach Schweregrad empfiehlt Deine Frauenärztin regelmäßige Kontrollen, einen HPV-Test oder eine weiterführende Untersuchung wie eine Kolposkopie mit Gewebeprobe. Wichtig ist: Ruhe bewahren, nichts überstürzen – Du bist nicht allein, und es gibt klare medizinische Fahrpläne.
PAP IIID zeigt leichte bis mittelschwere Zellveränderungen an – sogenannte Dysplasien. Es handelt sich nicht um Krebs, sondern um eine mögliche Vorstufe. In vielen Fällen bildet sich PAP IIID von selbst zurück, vor allem bei jungen Frauen. Meist folgen engmaschige Kontrollen im Abstand von 6 bis 12 Monaten. Nur wenn sich die Veränderungen verschlechtern oder bestehen bleiben, wird eine Gewebeprobe empfohlen. PAP IIID ist also ein Warnsignal – aber keines, das Panik auslösen muss.
Ja, unbedingt! Die HPV-Impfung ist eine wunderbare Prävention und reduziert Dein Risiko erheblich. Allerdings schützt sie nicht vor allen HPV-Typen, sondern vor den häufigsten Hochrisiko-Typen (und je nach Impfstoff auch vor Feigwarzen-Typen). Es gibt aber seltene HPV-Stämme, die ebenfalls Krebs erzeugen können, gegen die kein Impfstoff abdeckt. Außerdem wurden vielleicht nicht alle impffähigen Mädchen erreicht oder es gab Impflücken. Daher empfehlen alle Gesundheitsbehörden, dass geimpfte Frauen genauso am Screening teilnehmen wie ungeimpfte
Hinweis: Dieser Artikel basiert auf aktuellen Leitlinien, wissenschaftlichen Studien, Reviews und Meta-Analysen und wurde mit größter Sorgfalt erstellt. Er dient ausschließlich zu Informationszwecken und ersetzt keine ärztliche Beratung, Diagnose oder Behandlung.



